Vårdförlopp suicidprevention
Projektet vårdförlopp suicidprevention ska leda till en mer sammanhållen vårdkedja med säkrare vårdövergångar men också bättre möjligheter att upptäcka och arbeta förebyggande med suicidnära patienter.
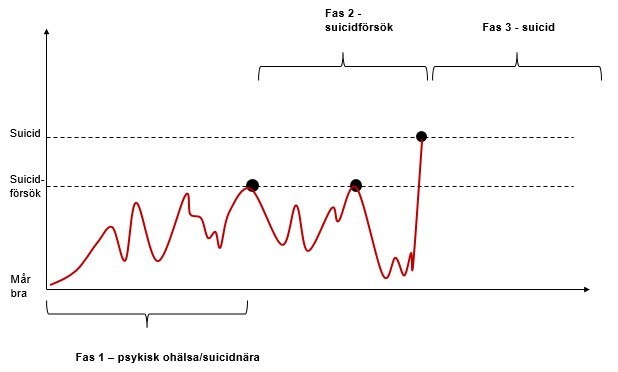
Utvecklingen från psykisk ohälsa, som kan vara suicidnärhet, till suicidförsök och suicid kan förklaras i modellen ”Den suicidala processen” ovan. Processen pågår oftast över en lång tid och är beroende av flera samverkande faktorer. Olösta problem kan vara en utlösande faktor. Långa perioder kan suicidtankarna vara borta för att återkomma i en krissituation. En suicidhandling kan vara överlagd och planerad men också oplanerad och impulsiv.
Flödesscheman
För att få en mer översiktlig bild av de olika flödena i suicidprevention har flödesscheman med ledtider tagits fram. Checklistorna beskriver kortfattat de olika rutinerna i fas 1, 2 och 3 för primärvård, somatisk vårdavdelning samt somatisk akut.
Fas 1 - suicidnära patienter:
Flödesschema primärvård
Flödesschema somatik
Flödesschema psykiatri
Fas 2 - vid konstaterat eller misstänkt suicidförsök:
Flödesschema - primärvård, somatik, psykiatri
Fas 3 - Fullbordat suicid:
Flödesschema - primärvård, somatik, psykiatri
Checklistor
Kortfattade checklistor:
Checklista primärvård
Checklista somatisk akut
Checklista somatisk vårdavdelning
För beskrivning av vårdförloppen:
Vårdförlopp primärvård
Vårdförlopp somatik
Vårdförlopp psykiatri
Vill du beställa upptryckta checklistor? Kontakta oss så skickar vi det till dig. Se kontaktuppgifter nederst.
Mallar för remiss och dokumentation
Mallarna är till för att säkerställa att nödvändig information om patienten kommer bedömande specialistläkare i psykiatrin till del. Saknas viktig information från exempelvis närstående och blåljuspersonal ger det ett bristfälligt underlag för suicidriskbedömning och kan i värsta fall innebära att den suicidnära patienten inte får erforderlig vård.
Remissmallar
Akuta remissmallar i Cosmic
För att underlätta förståelsen för när man ska använda vilken remiss, följer de akuta remissmallarna de två första faserna för VF Suicidprevention; Fas 1 (Suicidnära) och Fas 2 (Suicidförsök). Dessa remissmallar kan endast ställas till psykiatriska akutmottagningar.
VF Suicidprevention - AKUT Fas 1 (Suicidnära)
Remissen ställs i de fall en patient bedöms vara akut suicidnära (hög eller impulsiv/svårbedömd risk), utan att ett suicidförsök (i närtid) har begåtts. Det är viktigt att så mycket information som möjligt om patienten och dess mående anges.
VF Suicidprevention - AKUT Fas 2 (Suicidförsök)
Remissen ställs akut då patient inkommit för vård efter konstaterat eller misstänkt suicidförsök. Det är viktigt att så mycket information som möjligt om patienten och dess mående anges.
Vårdförlopp Suicidprevention
Även kallad "enkla mallen" eller "icke-akuta mallen". Remissmallen används i de fall en patient inte bedöms vara akut suicidnära (låg risk) men ändå bör följas upp. Remissen ställs till exempelvis Psykisk hälsa primärvård eller Barn- och ungdomshälsan (under 18 år) via primärvården. Remiss kan också ställas direkt till Beroendeenhet eller öppenvårdspsykiatri om tidigare kontakt funnits där.
Dokumentationsmallar och sökord
Blåljusmall
Blåljuspersonal har ofta viktig information om den suicidnära personen utifrån vad som observerats på skadeplats och i samband med upphämtning och transport. För att denna viktiga information ska komma bedömande läkare i psykiatrin till del har en särskild blåljusmall tagits fram.
Blåljusmallen ska finnas utskriven och tillgänglig på alla akutmottagningar (somatiska och psykiatriska) så att de kan fyllas i av blåljuspersonal i samband med avlämning. Blåljusmallen ska sedan följa patienten genom hela vårdkedjan till bedömande specialistläkare i psykiatrin där den sedan strimlas av psykiatrins sekreterare enligt intern rutin.
Blåljusmall för nedladdning/utskrift
Direktkontakt psykiatri
Vid remittering av akut suicidnära patienter ska direktkontakt alltid tas med specialistpsykiatrin. Telefonnumren nedan kan även användas för att rådfråga om en patient.
Psykiatrijour - Vuxna
Kalmar: 010-358 15 27 (endast vid akuta VFSP-remisser, annars 010-358 43 10)
Västervik: 010-358 64 73 (efterfråga nummer till den läkare som är bakjour)
Barn- och ungdomspsykiatri (BUP) - Barn under 18 år
Vardagar: 08:00-16:00
Kalmar: 076-785 51 82
Västervik: 010-358 79 15
Jourtid Kalmar/Oskarshamn
Barn upp till 16 år: Barnakuten LSK, Tel: 010-358 13 07
Unga 16-18 år: Vuxenpsykiatriska akutmottagningen, Tel: 010-358 43 10
Jourtid Västervik
Barn upp till 18 år: Barnakuten via akuten, Tel: 010-358 66 08
Verktyg och skattningsinstrument
Skattningsskalor och samtalsstöd
Suicidstegen (samtalsstöd)
MADRS-S
Exempel på primärvårdsmodell (Psykisk ohälsa/unga)
Säkerhetsplan vid utskrivning
Instruktion för säkerhetsplan
Säkerhetsplan (mall att fylla i)
Risknivåer
Suicidrisken kan delas in i tre nivåer; låg, svårbedömd/impulsiv och hög risk. En beskrivning av nivåerna hittar du nedan.
Hög risk
Gäller för patienter med suicidtankar och/eller planer, suicidal kommunikation, psykisk sjukdom, flera riskfaktorer som missbruk/beroende, hopplöshet, hög ångestnivå, otillräckligt stöd/nätverk eller tidigare självmordsförsök.
Svårbedömd/impulsiv risk
Gäller för patienter där man upplever svårigheter att få en bra kontakt. Patienten kan också vara avvisande till vården, vara impulsiv eller självdestruktiv. Det kanske finns misstanke om att patienten underdriver eller bagatelliserar, att hen är berusad/drogpåverkad eller lämnar motstridig information.
Låg risk
Patienter med få eller inga riskfaktorer. Dessa kan ha dödsönskan men planer på suicid förnekas. Patienten ställer sig positiv till vård eller är hjälpsökande. Stödjande nätverk finns.
Risk- och skyddsfaktorer
För att få en bättre bild av en patients eventuella suicidrisk är det viktigt att prata med patienten om, eller på andra sätt ta reda på, risk- och skyddsfaktorer. För att en läkare inom psykiatrin ska kunna göra en så välgrundad bedömning som möjligt, fylls dessa sedan i när man skriver en akut remiss.
Tidigare suicidförsök och psykisk sjukdom
De absolut starkaste riskfaktorerna för suicid är tidigare suicidförsök och psykisk sjukdom - exempelvis depression, bipolär sjukdom, schizofreni, psykos och personlighetssyndrom. Depression är den vanligaste underliggande diagnosen vid suicid. Missbruk och beroende innebär också en förhöjd risk. Förekomsten av flera störningar och sjukdomar samtidigt ökar risken.
Kroppslig sjukdom
Kroppslig sjukdom kan vara en viktig del i de problem som föregår suicid. Det gäller neurologiska sjukdomar som MS, ALS, epilepsi, Huntingtons sjukdom, förvärvad spinalskada och stroke. Risken för suicid är också förhöjd vid diabetes, reumatisk sjukdom och cancer.
Förluster och traumatiska upplevelser
Förluster såsom arbetslöshet, skilsmässa och dödsfall kan öka suicidrisken. Traumatiska upplevelser från exempelvis krig och katastrofer liksom mobbning, misshandel och sexuella övergrepp innebär också högre risk.
Missbruk och beroende
Risk-/missbruk av alkohol och/eller droger innebär en förhöjd risk för suicid. Alkohol- och drogvanor kan fångas upp med hjälp av självskattningsformulären AUDIT och DUDIT.
Riskgrupper
Vissa grupper har högre risk för suicid än andra. Exempel på dessa är pojkar/män, HBTQ-personer, ensamkommande barn, asylsökande med avslagsbeslut, personer utsatta för mobbning, våldsutövare och våldsutsatta och personer som själva förlorat en närstående i suicid.
Exempel på skyddsfaktorer
Stabila relationer och stödjande sociala nätverk
En faktor som verkar skyddar mot suicid är att ha goda, hälsosamma och stabila nära relationer. Att ha personer runt omkring sig som man kan berätta om sina problem för är viktigt.
Hjälpsökande med god problemlösningsförmåga
Personer som aktivt söker hjälp och/eller har en god problemlösningsförmåga är mindre benägna att ta sitt liv. Det är också skyddande att ha positiva tidigare erfarenheter av vården.
Hälsosamma levnadsvanor
Regelbunden fysisk aktivitet, allsidig kost och goda sömnvanor tillsammans med att avstå från tobak och alkohol är skyddande ur suicidpreventiv synpunkt.
Utdata i realtid
För att du som chef eller medarbetare ska kunna följa antal VFSP remisser som skickas samt hur rutiner efterlevs kan data på detta återfås i realtid.
Genom att regelbundet se över utdata kopplat till vårdförloppet för suicidprevention kan sådant som inte fungerar fångas upp och rättas till i god tid. På samma sätt kan god efterlevnad av rutiner och remissförfarande lyftas fram och berömmas.
Ta del av utdatarapport i realtid för Vårdförlopp Suicidprevention
Information och utbildningsmaterial
Webbutbildning
Suicidprevention i Svensk Sjukvård, SPiSS, är en utbildning för medarbetare inom vård och andra verksamheter där man möter människor som kan vara suicidnära. Utbildningen omfattar tre webbkurser, varav de två första ger grundläggande kunskap om suicid och suicidprevention och den tredje innebär mer fördjupad kunskap om bland annat skattningsskalor. Varje webbkurs är 15-20 minuter.
Till webbutbildningen i Ping Pong kursportal
Söker du mer information om suicid? På den ideella organisationen Suicide Zeros webbplats finns mer fakta. Du kan också kontakta Lillemor Broling, Region Kalmar län, kontaktuppgifter se nedan.
För diskussion på arbetsplatsen
Diskussionsövningar utifrån fyra olika patientfall. Syftet är att i arbetsgruppen få ökad kunskap om åtgärder och remissförfarande. Facit finns på sida 2-3.
Samtalsguide i patientmötet
Folder Våga fråga - samtalsguide
Filmer
Lillemor Broling, berättar om införandet av standardiserade vårdförlopp för suicidprevention.
Att stötta någon i ett medmänskligt samtal (ca 4 min)
Våga fråga!
Vilken typ av frågor kan man ställa i ett patientmöte där man misstänker att patienten inte mår bra? I de två nedanstående filmerna spelar psykiatern Herman Holm och Frida Andréasson upp ett fiktivt fall mellan en suicidnära patient och en läkare. Patienten Anna har brutit sin arm efter ett fall från sin balkong. I det första exemplet genomförs patientmötet utan att läkaren ställer frågor kopplade till hennes övriga mående och suicid. I det andra exemplet ställer läkaren den typen av frågor och får nu en helt annan bild av hur hon mår.
Steg för livet – vad kan hjälpa när livet är svårt?
Filmen är en del av en informationskampanj från Suicidprevention i Väst och Västra Götalandsregionen. Syftet är att öka kunskapen hos allmänheten om hur vi kan förebygga suicid. I filmen berättar personer med erfarenhet av suicidtankar om vad som har hjälpt dem att orka fortsätta när livet har varit svårt.
Utbildningsfilm om säkerhetsplan
Gregory K Brown, PhD, håller en utbildning om säkerhetsplanering som behandlingsmetodik. Under föreläsningen går han igenom manualen steg för steg, hur man leder samtalet med patienten samt tips på hanteringsstrategier. Utbildningen är framtagen i samarbete mellan Region Kalmar län och Suicide Zero och riktar sig till personal inom psykiatri. Utbildningen är drygt 75 min.
Min Livlina - med Annica Lundell Karlsson
Ett samtal om säkerhetsplan
Ett samtal kring användning och erfarenhet i att arbeta med en säkerhetsplan. Deltar gör Robin, med erfarenhet utifrån ett patientperspektiv, Annica Lundell Karlsson, samtalsterapeut, och överläkare i psykiatri, Herman Holm.
Kontaktpersoner
-
Lillemor Elfström Broling
-
Vårdanalytiker
- lillemor.broling@regionkalmar.se
-
Telefonnummer010-358 03 84
-
Cecilia Gamme
-
Folkhälsoutv.
- cecilia.gamme@regionkalmar.se
-
Telefonnummer010-358 42 31
