Endokrinologi
Diabetes typ 2
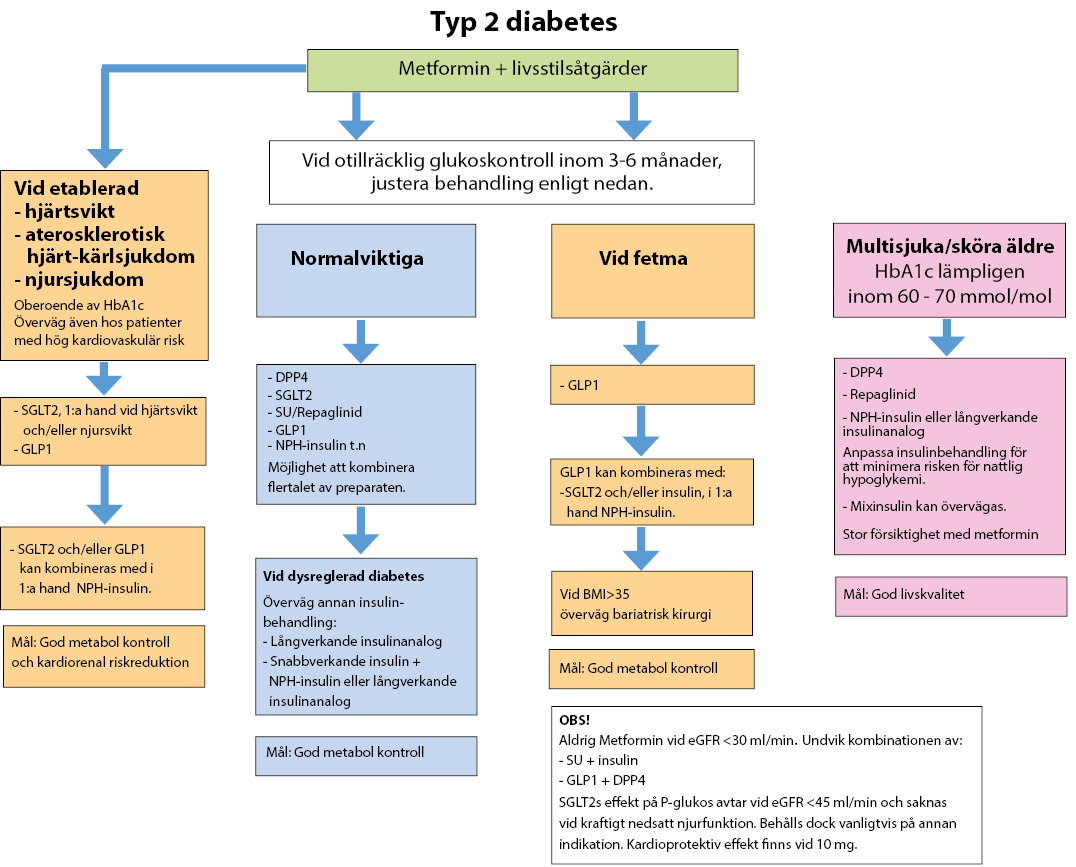
Tidig insättning av läkemedelsbehandling.
För mer information se bakgrundsmaterial.
Se även Diabetes – glukossänkande läkemedelsbehandling vid typ 2-diabetes - 1177 för vårdpersonal
samt
Vid val av preparat tas hänsyn till samsjuklighet (hjärt-kärlsjukdom, hjärt- och/eller njursvikt.) Se behandlingsalgoritm längre ner.
| metformin | Metformin |
SGLT-2-hämmare
| dapagliflozin | Forxiga |
| empagliflozin | Jardiance |
GLP-1-analog
| semaglutid | Ozempic |
| dulaglutid | Trulicity |
DPP-4-hämmare
| sitagliptin | Sitagliptin |
SU
| glimepirid | Glimepirid |
Glinider
| repaglinid | Repaglinid |
Insulinbehandling
| Medellångverkande NPH-insulin | |
| insulin human | Humulin NPH |
| Långverkande insulinanalog | |
| insulin glargin | Abasaglar Toujeo |
| Snabbverkande insulinanaloger | |
| insulin aspart | Insulin aspart Sanofi |
| insulin lispro |
Insulin lispro Sanofi |
| Mixinsulin |
| Se ordinationsmallar i Cosmic |
Rätt kost, daglig motion och rökstopp är en förutsättning för hanterbara blodglukosvärden och för att minska risken för komplikationer. Vid diabetesdebut bör metformin insättas tidigt, även då HbA1c är under 52 mmol/mol.
Rekommenderat målvärde är HbA1c under 52 mmol/mol, men det ska vara individuellt anpassat. För vuxna under 60 år, med kort diabetesduration ska lägre HbA1c-värden eftersträvas, under 48 mmol/mol. För äldre där man eftersträvar symtomfrihet kan HbA1c värden upp till 70 mmol/mol accepteras.
Vid riskskattning avseende hjärt-kärlhändelse rekommenderas att man använder sig av Systematic Coronary Risk Evaluation 2-Diabetes (SCORE2-Diabetes)
Metformin
Förstahandsval tidigt i förloppet av typ 2-diabetes som inte har kontraindikationer (exv. eGFR mindre än 30 ml/min/1,73 m2). Titrera upp dosen försiktigt, för att minska risken för mag-tarmbiverkningar. Bibehåll högsta tolererbara dos. Rekommenderad maxdos är 2 g/dygn eftersom effekten planar ut, men riskerna för biverkningar ökar. Observandum! Informera kring situationer då patienten ska göra uppehåll, såsom diarré, feber, kräkningar.
Se även Nationella rekommendationer metformin och kontrastmedel 2022-11-10.
Vid tilltagande njurfunktionsnedsättning bör metformin utsättas eller dosreduceras.
SGLT-2-hämmare
Vid etablerad kardiovaskulär- och/eller njursjukdom bör preparaten användas oberoende av HbA1c.
Dapagliflozin och empagliflozin sänker blodsockret genom att reversibelt hämma det glukostransporterande proteinet SGLT2 i njurarna. Effekten är beroende av både blodglukosnivå och bibehållen njurfunktion. Den glukossänkande effekten av SGLT-2-hämmare är nedsatt hos patienter med eGFR <45 och saknas sannolikt hos patienter med eGFR <30. Det finns även en sällsynt biverkan med normoglykemisk ketoacidos (eDKA). Vanliga symtom på eDKA är illamående, kräkningar, buksmärta, trötthet och takypné. Exempel på utlösande faktorer är kirurgi, infektion, dehydrering och fasta. Pausa SGLT-2-hämmare vid dessa tillfällen.
Patientinformation finns: på 1177 för vårdpersonal - patientinformation sglt2-hämmare
Observera att SGLT-2-hämmare kan vara insatt på annan indikation och då ska behållas oberoende av glukossänkande effekt.
GLP-1-analog
Patient bör inom 6 månader uppnå minst 5-10 mmol/mol HbA1c-sänkning, samt uppnå minst 5% viktnedgång (alternativt individuellt formulerat målvärde) för fortsatt förskrivning. Undantag om patient har etablerad hjärt-kärlsjukdom, då preparaten bör användas oberoende av HbA1c.
Dulaglutid och semaglutid ger en glukosberoende ökad insulinsekretion från betaceller samt minskad glukagonutsöndring vid hyperglykemi. Vidare ger GLP-1-analoger en förlångsammad magsäckstömning vilket kan förorsaka en del illamående och andra mag-tarmbiverkningar samt viktnedgång. Rekommenderat är Ozempic (semaglutid) och Trulicity (dulaglutid). Dessa ges som subkutan injektion. Ett alternativ kan vara biosimilar Diavic (liraglutid) som ges dagligen.
Det finns även en GLP-1-analog i tablettform, Rybelsus (semaglutid). Den tas 1 gång dagligen på fastande mage, minst 30 minuter innan måltid. Semaglutid har en kardioprotektiv effekt oavsett administreringsform, men den orala beredningen har sämre biotillgänglighet.
DPP-4-hämmare
DPP-4 hämmare hämmar nedbrytning av endogent GLP-1. DPP-4-hämmare och GLP-1-analoger bör inte kombineras då de båda fungerar genom inkretinsystemet och utnyttjar likartade verkningsmekanismer. DPP-4-hämmare är inte lika potenta som GLP-1-analogerna. DPP-4-hämmare är viktneutrala, ger inte lika kraftig HbA1c-sänkning sänkning som GLP-1-analoger samt har i studier endast visat kardiovaskulär säkerhet, men inte kardioprotektiv effekt.
Sulfonureider och meglitinider
Glimepirid är det enda SU-preparat som har en kardiovaskulär säkerhetsstudie. Repaglinid stimulerar liksom sulfonureider insulinfrisättning vid måltid men är mer kortverkande. Något mindre effektivt än SU avseende HbA1c-sänkning. Ger liknande biverkningar som SU, men möjligen med lägre risk för hypoglykemi. SU-preparat och repaglinid ska inte kombineras då de verkar på likartat sätt.
Insulin – Diabetes typ 2
Insulinbehandling behöver individualiseras efter patientens blodsockerkurva, måltidsvanor och behandlingsmål.
Börja med NPH-insulin och lägg vid behov till måltidsinsulin. Till äldre kan NPH-insulin tas i samband med frukost och därefter följa glukoskurvan.
Vid upprepade hypoglykemier eller otillfredsställande metabol kontroll kan byte till långverkande insulinanalog övervägas.
Av långverkande insulinanaloger rekommenderas Abasaglar eller Toujeo. Abasaglar tas upp långsamt och har effekt under ca 24 timmar. Dock är effekten störst de först 12 timmarna och avtar sedan långsamt. Toujeo har ett ännu långsammare upptag och därmed längre duration, samt plattare dygnskurva. Dosanpassning vid byte mellan dessa kan behövas, då Toujeo ofta kräver något högre dos för samma effekt.
Bland snabbverkande insulin är alla insulinanaloger effektmässigt och hanteringsmässigt likvärdiga. Insulin lispro Sanofi och Insulin aspart Sanofi förfylld penna har ett lägre pris.
Vid behov kan fasta kombinationer av mixinsulin väljas och ges vanligtvis i två-dos. Dessa insuliner ger inte samma utrymme till dosändringar, samt är förhållandevis dyra.
Övriga glukossänkande medel - Tiazolidindioner
Pioglitazon kan användas i vissa fall, men rekommenderas inte generellt. Pioglitazon ger risk för vätskeretention, vilket kan förvärra eller utlösa hjärtsvikt.
Vid nedsatt njurfunktion
Vid nedsatt njurfunktion se information i FASS för respektive läkemedel.
Äldre
Vid hög ålder är de kortsiktiga målen viktigast! Allmänt välbefinnande och frihet från diabetessymtom prioriteras. Strävan att nå kort- och långsiktiga mål måste ställas till förväntad överlevnad.
Läkemedelsbehandling ska anpassas till njurfunktion, övriga läkemedel, samsjuklighet samt nutritionsstatus. Förebygg risk för hypoglykemier.
Överväg alltid tillägg av insulin om det behövs för att uppnå individuellt glukosmål, vid symtomgivande hyperglykemi, vid uttalad njursvikt eller hos katabola patienter. Behövs insulin bör i första hand NPH-insulin i en- eller tvådos användas. Används endos kan det med fördel ges på förmiddagen. Byte till långverkande insulinanalog bör ske vid misstanke om nattliga hypoglykemier.
Använd kortverkande insulin och mixinsulin med försiktighet på grund av ökad risk för hypoglykemier.
Behandlingsstrategi och behandlingsmål ska vara individuellt anpassade.
Patienten ska känna till sina behandlingsmål, vara informerad, erbjudas tillräckliga kunskaper för att kunna hantera sin sjukdom och få det stöd den behöver för att genomföra livsstilsförändringar. Detta kräver regelbunden uppföljning med täta kontakter efter diagnos. Vid otillräcklig kontroll bör behandlingen ses över mer frekvent tills uppnådda behandlingsmål.
Miljö
Kassera alltid överblivna läkemedel i läkemedelsavfallsbehållare på anvisad plats. De rekommenderade läkemedlen i diabetesavsnittet har låga PBT-värden enligt miljöklassificering på Janusinfo. Det betyder att de rekommenderade läkemedlen inte bedöms utgöra en stor risk för miljön. Det finns därför inte heller några skäl att resonera kring utbyte till andra preparat eller särskilda begränsningar i användningen.
Läkemedelsbehandling för glukoskontroll vid typ 2-diabetes –
behandlingsrekommendation. Information från Läkemedelsverket
2017;28(4):29–48.
Socialstyrelsen Nationella riktlinjer för diabetesvård
Att förebygga aterosklerotisk hjärt-kärlsjukdom med läkemedel –
behandlingsrekommendation. Information från Läkemedelsverket
2014;25(5):20–33
Konsensusdokument kring nya diabetes-hjärtriktlinjer från Svenska Kardiologföreningen och Svensk förening för Diabetologi
Kunskapsstyrning hälso-och sjukvård – diabetes
Referenser
Jennifer B Green et al, Effect of sitagliptin on cardiovascular outcomes in type 2 diabetes, NEJM 373:232-242 jul 2015.
Bernard Zinman et al, Empagliflozin, cardiovascular outcomes, and
mortality in type 2 diabetes, NEJM 373:2117-2128 nov 2015.
Marc A Pfeffer et al, Lixisenatide in patients with type 2 diabetes and acute coronary syndrome, NEJM 373:2247-2257 dec 2015.
Michael Nauk et al, Once-Daily Liraglutide Versus Lixisenatide as Add-on
to Metformin in Type 2 Diabetes: A 26-Week Randomized Controlled
Clinical Trial, Diabetes Care jun 2016.
Steven P Marso et al, Liraglutide and cardiovascular outcomes in type 2
diabetes, NEJM 375:311-322 jul 2016.
Steven P. Marso et al, Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes, NEJM 375:1834-1844 nov 2016.
Bruce Neal et al, Canagliflozin and Cardiovascular and Renal Events in
Type 2 Diabetes, NEJM 2017; 377:644-657 aug 2017
Richard E Pratley et al, Semaglutide versus dulaglutide once weekly in
patients with type 2 diabetes (SUSTAIN 7): a randomised, open-label, phase 3b trial, Lancet Diabetes & Endocrinology, The, 2018-04-01, Volume 6, Issue 4, Pages 275-286 jan 2018.
Julio Rosenstock et al, Effect of Linagliptin vs Placebo on Major
Cardiovascular Events in Adults With Type 2 Diabetes and High
Cardiovascular and Renal Risk The CARMELINA Randomized Clinical
Trial, JAMA. 2019; 321(1):69-79.
Vlado Perkovic et al, Canagliflozin and Renal Outcomes in Type 2 Diabetes and Nephropathy, NEJM 380:2295-2306 jun 2019.
Hertzel C Gerstein et al, Dulaglutide and cardiovascular outcomes in type 2 diabetes (REWIND): a double-blind, randomised placebo-controlled trial, Lancet 394: 121–30 jun 2019.
Julio Rosenstock et al, Effect of Linagliptin vs Glimepiride on Major
Adverse Cardiovascular Outcomes in Patients With Type 2 Diabetes The
CAROLINA Randomized Clinical Trial, JAMA. 2019; 322(12):1155-1166.
Husain M et al, Oral Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med. 2019 Aug 29;381(9):841-851.
McMurray JJV et al, Dapagliflozin in Patients with Heart Failure and
Reduced Ejection Fraction. N Engl J Med. 2019 Nov 21;381(21):1995-2008.
Packer M et al, Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. N Engl J Med. 2020 Oct 8;383(15):1413-1424.
Cannon CP et al, Cardiovascular Outcomes with Ertugliflozin in Type 2
Diabetes. N Engl J Med. 2020 Oct 8;383(15):1425-1435.
Anker SD et al. Empagliflozin in Heart Failure with a Preserved Ejection
Fraction. N Engl J Med. 2021 Oct 14;385(16):1451-1461.
Diabetes typ 1
|
Snabbverkande insulinanaloger |
|
| insulin aspart | Insulin aspart Sanofi |
| insulin lispro | Insulin lispro Sanofi |
|
Långverkande insulinanaloger |
|
| insulin glargin |
Abasaglar |
Bland basinsulin är långverkande insulinanaloger förstahandsval, se diabetes typ 2.
Samtliga snabbverkande insulinanaloger har likvärdig effekt. Insulin lispro Sanofi och Insulin aspart Sanofi har som biosimilarer ett lägre pris. I samverkan mellan patienten och sjukvården väljs en penna som patienten kan hantera. Individanpassning och personcentrerade mål är avgörande för insulinvalen. Beroende på patientens val av hjälpmedel (exv. pump) behöver anpassning av insulin göras.
Behandlingsstrategi och behandlingsmål ska vara individuellt anpassade.
Patienten ska känna till sina behandlingsmål, vara informerad, erbjudas tillräckliga kunskaper för att kunna hantera sin sjukdom och få det stöd den behöver för att genomföra livsstilsförändringar. Detta kräver regelbunden uppföljning med täta kontakter efter diagnos. Vid otillräcklig kontroll bör behandlingen ses över mer frekvent tills uppnådda behandlingsmål.
Miljö
Kassera alltid överblivna läkemedel i läkemedelsavfallsbehållare på anvisad plats. De rekommenderade läkemedlen i diabetesavsnittet har låga PBT-värden enligt miljöklassificering på Janusinfo. Det betyder att de rekommenderade läkemedlen inte bedöms utgöra en stor risk för miljön. Det finns därför inte heller några skäl att resonera kring utbyte till andra preparat eller särskilda begränsningar i användningen.
Läkemedelsbehandling för glukoskontroll vid typ 2-diabetes –
behandlingsrekommendation. Information från Läkemedelsverket
2017;28(4):29–48.
Socialstyrelsen Nationella riktlinjer för diabetesvård
Att förebygga aterosklerotisk hjärt-kärlsjukdom med läkemedel –
behandlingsrekommendation. Information från Läkemedelsverket
2014;25(5):20–33
Konsensusdokument kring nya diabetes-hjärtriktlinjer från Svenska Kardiologföreningen och Svensk förening för Diabetologi
Kunskapsstyrning hälso-och sjukvård – diabetes
Referenser
Jennifer B Green et al, Effect of sitagliptin on cardiovascular outcomes in type 2 diabetes, NEJM 373:232-242 jul 2015.
Bernard Zinman et al, Empagliflozin, cardiovascular outcomes, and
mortality in type 2 diabetes, NEJM 373:2117-2128 nov 2015.
Marc A Pfeffer et al, Lixisenatide in patients with type 2 diabetes and acute coronary syndrome, NEJM 373:2247-2257 dec 2015.
Michael Nauk et al, Once-Daily Liraglutide Versus Lixisenatide as Add-on
to Metformin in Type 2 Diabetes: A 26-Week Randomized Controlled
Clinical Trial, Diabetes Care jun 2016.
Steven P Marso et al, Liraglutide and cardiovascular outcomes in type 2
diabetes, NEJM 375:311-322 jul 2016.
Steven P. Marso et al, Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes, NEJM 375:1834-1844 nov 2016.
Bruce Neal et al, Canagliflozin and Cardiovascular and Renal Events in
Type 2 Diabetes, NEJM 2017; 377:644-657 aug 2017
Richard E Pratley et al, Semaglutide versus dulaglutide once weekly in
patients with type 2 diabetes (SUSTAIN 7): a randomised, open-label, phase 3b trial, Lancet Diabetes & Endocrinology, The, 2018-04-01, Volume 6, Issue 4, Pages 275-286 jan 2018.
Julio Rosenstock et al, Effect of Linagliptin vs Placebo on Major
Cardiovascular Events in Adults With Type 2 Diabetes and High
Cardiovascular and Renal Risk The CARMELINA Randomized Clinical
Trial, JAMA. 2019; 321(1):69-79.
Vlado Perkovic et al, Canagliflozin and Renal Outcomes in Type 2 Diabetes and Nephropathy, NEJM 380:2295-2306 jun 2019.
Hertzel C Gerstein et al, Dulaglutide and cardiovascular outcomes in type 2 diabetes (REWIND): a double-blind, randomised placebo-controlled trial, Lancet 394: 121–30 jun 2019.
Julio Rosenstock et al, Effect of Linagliptin vs Glimepiride on Major
Adverse Cardiovascular Outcomes in Patients With Type 2 Diabetes The
CAROLINA Randomized Clinical Trial, JAMA. 2019; 322(12):1155-1166.
Husain M et al, Oral Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes. N Engl J Med. 2019 Aug 29;381(9):841-851.
McMurray JJV et al, Dapagliflozin in Patients with Heart Failure and
Reduced Ejection Fraction. N Engl J Med. 2019 Nov 21;381(21):1995-2008.
Packer M et al, Cardiovascular and Renal Outcomes with Empagliflozin in Heart Failure. N Engl J Med. 2020 Oct 8;383(15):1413-1424.
Cannon CP et al, Cardiovascular Outcomes with Ertugliflozin in Type 2
Diabetes. N Engl J Med. 2020 Oct 8;383(15):1425-1435.
Anker SD et al. Empagliflozin in Heart Failure with a Preserved Ejection
Fraction. N Engl J Med. 2021 Oct 14;385(16):1451-1461.
Tyreoideasjukdom
| levotyroxin | Levaxin |
| tiamazol | Thacapzol |
D-vitaminbrist-tillstånd
Tydlig indikation för behandling ska finnas och dokumenteras.
Utvärdera.
| kolekalciferol (vitamin D3) | Kolekalciferol tabletter | Lägre pris än kapslar |
Obesitas
Förskrivarstöd för obesitasläkemedel
Förskrivarstöd för obesitasläkemedel - bilaga 1 pennkanyler
Levnadsvanearbete är grunden för viktnedgång och läkemedel kan provas som ett komplement. Resultaten av läkemedelsbehandling uppnås i kombination med minskat kaloriintag och ökad fysisk aktivitet. All behandling behöver vara långsiktig med regelbunden uppföljning och en tydlig plan. Läs mer i förskrivarstödet ovan för en sammanfattning av tillgängliga läkemedel, mekanismer, biverkningar och kliniska kommentarer. Vid eventuell utsättning av läkemedel behövs en plan för att hantera risken för viktuppgång.
Vägledning för arbete med levnadsvanor vid förskrivning av läkemedel för viktminskning
Bakgrundsmaterial
Bakgrundsmaterial diabetes inklusive länkar till referenser och vårdprogram