Hjärta - kärl - blod
Bedöm riskfaktorbörda, fastställ och beakta mål för blodtryck och lipider.
För samtliga rubriker, var god se också bakgrundsmaterial för detaljer!
Kontrollera elektrolyter för läkemedel som påverkar RAAS samt diuretika. Undvik kombinationen ACE-I + ARB.
Livsstilrådgivning är alltid central för hjärta-kärl-patienter!
Samtliga preparat som rekommenderas har god vetenskaplig dokumentation för sin indikation, samt väl beprövat erfarenhet bland förskrivarna. De är dessutom utvalda för sin kostnadseffektivitet.
Acetylsalicylsyra (ASA) ska som regel inte ges som primärprevention. ASA används ff a som sekundärprevention vid ischemisk hjärtsjukdom, vid benartärsjukdom eller efter stroke. Vid förmaksflimmer ska DOAK eller warfarin användas.
Äldre ska behandlas enligt samma principer som yngre, men gränsvärden och mål kan vara annorlunda, t ex för blodtryck. Notera dock att evidens för primärprevention med lipidsänkare är svagare för äldre patienter (ca >80 år).
Beakta också äldres avtagande njurfunktion och större känslighet för
biverkningar. Dosminskning kan vara nödvändig, liksom omprövning av
indikation. Se även separat kapitel Äldre och läkemedel
Se exempelvis heartscore.org eller diabetes vårdprogram.
Mycket hög risk, vilket är risknivån då behandling alltid rekommenderas, har alltid individer med etablerad aterosklerotisk sjukdom (kranskärl, carotis, benartär aorta etc), avancerad njursvikt (GFR < 30), diabetes med organskada eller minst tre specifika riskfaktorer. I nya SCORE2 som skattar 10-årsrisken för kardiovaskulär sjukdom eller död relateras risknivån till ålder. Mycket hög risk är om 10-årsrisken är ≥7,5% men patienten är yngre än 50 år, eller ≥10% om patienten är 50-69 år, respektive ≥15% för patienter som är 70 år eller äldre.
Hypertoni
Basbehandling
| losartan + hydroklortiazid | Losartan/hydroklortiazid | Är ofta ett bra förstahandsval. |
| losartan | Losartan | |
| enalapril + hydroklortiazid | Enalapril comp | Mer biverkning än ARB. |
| enalapril | Enalapril | |
| amlodipin | Amlodipin | |
| hydroklortiazid | Hydroklortiazid |
Tiazider bör undvikas vid gikt.
2:a hand
| spironolakton | Spironolakton | Kan kombineras med en eller flera av ovanstående. Observera kalium om kombination med ACE-hämmare/ARB. |
| karvedilol | Carvedilol | Kombinerad α/β-blockare. Singel eller som tillägg till basbehandling. Ersätter andra α- och β-blockare. |
3:e hand
| doxazosin | Doxazosin | Kombinera inte med andra α-blockare som t ex karvedilol, alfuzosin. Ej som singelbehandling. Risk för ortostatism. |
Definition av hypertoni
De olika sätten att mäta blodtrycket kompletterar varandra, och innehåller delvis olika typer av information. Vilken eller vilka metoder man använder beror på patient och klinisk situation.
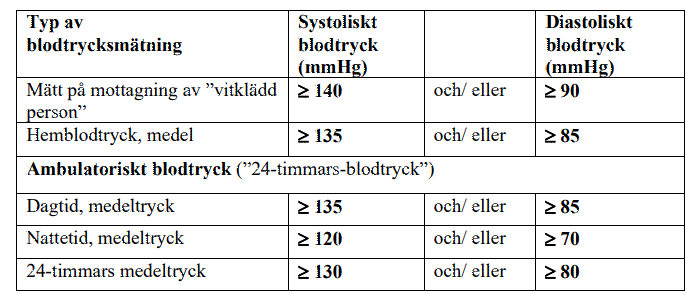
Definitionen av hypertoni gäller även för äldre personer. Enligt metaanalys av behandlingsstudier är nyttan av blodtryckssänkning lika stor eller större för personer 75-84 år, som för yngre. För personer >85 år övervägs blodtryckssänkning vid blodtryck ≥160/90 mmHg.
Behandling av hypertoni
Vid behandling av hypertoni är basen att se över levnadsvanor:
- rökstopp
- viktreduktion
- regelbunden fysisk aktivitet
- minska alkoholöverkonsumtion
- se över psykosociala faktorer
Om initialt blodtryck är ≥160/100 mmHg rekommenderas farmakologisk
behandling direkt samtidigt som livsstilsåtgärder och det är den farmakologiska behandlingen som är fokus här. Samtliga antihypertensiva preparat är väletablerade och rekommenderas med ett för individen anpassat preparatval med hänsyn till riskfaktorer och biverkningar.
För de flesta patienter rekommenderas att inleda behandling med två
blodtryckssänkande läkemedel. Kombination av antingen ACE-hämmare/ARB med kalciumflödeshämmare eller ACE-hämmare/ARB med diuretika rekommenderas i första hand. Fasta läkemedelskombinationer, exempelvis ARB/tiaziddiuretikum finns i ett flertal styrkor. Användandet av tabletter innehållande en fast läkemedelskombination rekommenderas då studier visat att en minskning av antalet tabletter som tas dagligen, förbättrar följsamhet och leder till ökad sannolikhet att målblodtryck nås.
I riktlinjer jämställs ARB med ACE-hämmare i många aspekter. Det
framhålls där att man bör beakta compliance i behandlingsvalet. Utifrån
detta bedömer terapigruppen att det många gånger kan vara rimligt att prova ARB före ACE-hämmare, beaktat biverkningsprofilen med hosta och angioödem som nackdelar för ACE-hämmare.
Amlodipin har bättre dokumentation än felodipin, bl a i kombination med ACE-hämmare, och har mindre miljöpåverkan. Amlodipin rekommenderas därför. Lerkanidipin (dihydropyridin, i likhet med amlodipin och felodipin) har på vissa håll fått ökad användning, troligen p g a att det enligt studier är mindre vanligt med biverkan underbensödem. Man bör dock notera att det för lerkanidipin inte finns studier som visar effekt på mortalitet och morbiditet, och substansen är inte alls omnämnd i europiska guidelines 2018.
Den rekommenderas därför inte av terapigruppen, men kan vara ett alternativ till vissa patienter.
Losartan är den ARB som har bäst dokumentation vid hypertoni, och den har också betydligt lägre pris än kandesartan. Därför rekommenderas losartan sedan länge. Dock har losartan något låg dosering vid hypertoni, så 100 mg losartan (maxdos vid hypertoni) motsvarar inte 32 mg kandesartan. Om ARB fungerar bra kan ett byte till kandesartan därför ibland vara en strategi för ökad effekt.
Vid ej uppnått blodtrycksmål med ARB/ACE-hämmare, diuretika och
kalciumflödeshämmare, rekommenderas tillägg av spironolakton, som i
studier visat god blodtryckssänkande effekt vid svårbehandlad hypertoni. Vid kombination med ARB/ACE-hämmare behöver P-kalium observeras, vid frånvaro av njursvikt räcker ofta en inledande kontroll och därefter årlig. Om spironolakton bedöms olämpligt, som vid grav njursvikt eller hyperkalemi, kan betablockerare eller alfablockerare väljas.
Betablockerare har svag effekt som blodtryckssänkare. De kan övervägas som andrahandsval, främst i kombinationer och särskilt om det finns en annan indikation för betablockerare, såsom angina pectoris, förmaksflimmer eller hjärtsvikt med nedsatt ejektionsfraktion.
I sista hand kan alfa-blockeraren doxazosin användas i kombination med
andra antihypertensiva. Dock inte med andra alfa-blockare som karvedilol eller alfuzosin. Doxazosin används ej som singelbehandling. Beakta biverkan ortostatism.
Målvärden vid hypertonibehandling
Svenska riktlinjer har inte uppdaterats nationellt sedan nya europeiska utkom 2018, och Sveriges regioner har istället ställt upp olika mål. I väntan på nationella riktlinjer anser terapigruppen att det övergripande målet för blodtrycksbehandling är <140/90 mm Hg (<135/85 mm Hg vid blodtryck mätt i hemmet.) För högriskpatienter, yngre och för de som tolererar behandlingen väl kan man gärna sträva efter ett lägre mål (<130/80 mmHg) med beaktande av risker och vinster för den enskilde patienten.
All behandling och i synnerhet profylaktisk terapi som syftar till att minska risk i framtiden, bör ske genom delat beslutsfattande mellan patient och läkare.
Serumlipidsänkande medel
| atorvastatin | Atorvastatin | |
| rosuvastatin | Rosuvastatin | Cave njursvikt. Ungefär dubbel effekt per mg jämfört med atorvastatin. |
Vid biverkning eller intolerans provas dosreduktion eller annan statin, eventuellt varannan dag eller 2 dagar/vecka.
Tilläggsbehandling
| ezetimib | Ezetimib | Lägg till ezetimib för att uppnå målvärde. Kan fungera bra även tillsammans med reducerad dos statin, men har svag effekt som singelbehandling. |
Viktigt att man i möjligaste mån strävar efter att behandla riskpatienter aktivt och att sträva efter målvärden. Svagare evidens för primärprevention med statin vid ålder > ca 80 år.
Atorvastatin och rosuvastatin rekommenderas i första hand, atorvastatin tack vare bredast dokumentation och lång erfarenhet medan rosuvastatin är effektivare på att sänka LDL-kolesterol. Rosuvastatin är kontraindicerat vid eGFR<30 och maxdosen ska undvikas vid GFR <60. Simvastatin har sedan tidigare utgått från listan pga svagare effekt. Atorvastatin och rosuvastatin kan tas när som helst på dygnet (simvastatin rekommenderas att tas till kvällen).
Statinintolerans
Statiner räddar liv! Vid biverkning eller intolerans av någon statin provas
dosreduktion eller byte till annan statin. Evidens finns för att många patienter tolererar återinsättning bra. Statin är värdefull även i gles dosering. Vid intolerans görs 2-3 ve behandlingsuppehåll för symtomvärdering. Återstart med samma, eller annan, statin i lågdos och titrering i 2-veckors intervall: 2 tabl/ve –> 1 tabl varannan dag –> 1 dagligen –> dosöka ytterligare, eventuellt titrerande. Backa eventuellt tillbaka till högsta tolerabla dos och utvärdera effekt.
Ezetimib som tillägg till statin kan vara effektiv för att ytterligare sänka LDL och bör på så sätt användas tämligen generöst. Ezetimib bör så långt det är möjligt kombineras med statin, även om denna är i låg dos. Ezetimib som singelbehandling har bara svag effekt, men kan ändå göra nytta hos helt statin-intoleranta.
Målvärden vid lipidbehandling
För mycket-hög-riskpatienter anger nya (2019) europeiska riktlinjer LDL
<1,4 och för vissa <1,0 mmol/l. Svenska riktlinjer /myndigheter har ännu
inte reviderat sina anvisningar. För närvarande anger de för patienter med mycket hög risk målvärde LDL < 1,8mmol/l, eller reduktion med 50%. Dock ger Swedeheart-registret kvalitetspoäng om LDL <1,4 hos 60% av patienterna i sekundärprevention. Det finns också evidens för att apoB och icke-HDL (totalkolesterol minus HDL) är viktiga för riskbedömning. I europeiska riktlinjer för prevention av kranskärlssjukdom (ESC 2021) har man uppdaterat riskvärderingsmodellen till SCORE2 och i denna används icke-HDL. Nu rapporteras därför icke-HDL när vi beställer lipidstatus. Nedanstående tabell används inom sekundärpreventionen på Länssjukhuset och kan vara som en vägledning.
PCSK9-hämmare eller Leqvio är alternativ vid stora svårigheter att uppnå LDL-målvärden, subventioneras om patienten har LDL minst 1,8 mmol/L och etablerad kranskärlssjukdom. Vid familjär hyperkolesterolemi samt vid diabetes med organskada gäller LDL minst 2,6 mmol/l. Dessa gränser gäller vid maximalt tolerabel behandling med statin och ezetimib, och sätts in av specialistklinik efter bedömning av total riskfaktorbörda. . Förnyelse av recept ska ske med indikationskontroll. Aktuella preparat för s c inj är Repatha (evolokumab) och Praluent (alirokumab) 1-2 ggr/mån, eller Leqvio (inklisiran) som ges på klinik var 6:e månad.
Vid mycket höga kolesterolvärden beakta familjär hyperkolesterolemi.
Ischemisk hjärtsjukdom
| acetylsalicylsyra | Acetylsalicylsyra | |
| klopidogrel | Clopidogrel | Efter akut koronarsyndrom, av specialistklinik dokumenterad behandlingstid och dos. |
| tikagrelor | Ticagrelor | |
| metoprolol | Metoprolol | |
| glyceryltrinitrat |
Glytrin Suscard |
|
| isosorbidmononitrat | Imdur | Ortostatism relativt vanlig biverkan. Dosreducera eller byt ut. |
Acetylsalicylsyra: Generika till Trombyl finns. Notera att dessa tabletter inte är hjärtformade.
Klopidogrel: Efter PCI vid stabil kranskärlssjukdom. I regel begränsad
behandlingstid dokumenterad av specialist.
Ticagrelor: Efter akut koronart syndrom. Behandlingstid bestäms av kardiolog. Förekommer också i reducerad dos med förlängd
behandlingstid.
Metoprolol: Succinatsaltet har bäst dokumentation. Succinatsaltet ingår i de flesta depotpreparaten, men enstaka undantag finns (Metoprolol 1A Farma Retard som innehåller metoprolol-tartrat)
Glyceryltrinitrat: Nitroglycerin-spray rekommenderas. Resoribletter är
avregistrerade.
Suscard buckaltabletter kan vara en god situationsprofylax.
Imdur (isosorbidmononitrat) kvarstår som rekommenderat nitrat-preparat för profylaktisk behandling mot angina pectoris, som symptomlindring.
Överväg också koronarutredning.
Kommentar angående betablockad (2024):
Det har kommit två studier kring betablockad efter hjärtinfarkt, REDUCE-AMI och ABYSS, med olika frågeställningar och det kommer komma fler det närmsta året. Det är för tidigt att rekommendera rutinmässig utsättning av betablockerare till patienter med tidigare genomgången infarkt. Men utsättning hos stabila patienter utan hjärtsvikt verkar säkert och betablockerare kan sättas ut om man har/misstänker biverkningar, och patienten har normal vänsterkammarfunktion/EF och ingen annan indikation som ex vis förmaksflimmer. Andra situationer som att man vill minska polyfarmaci hos äldre, där kan betablockare vara ett lämpligt första preparat att ta bort. Dosreduktion är ofta ett lämpligt första steg. Vi anser att man ska skynda långsamt i denna fråga i väntan på fler studier och rekommendationer.
Hjärtsvikt
Hjärtsvikt klassificeras utifrån vänsterkammarfunktionen i tre grupper, symtomen är liknande men de fordrar delvis olika behandlingsprincip.
Hjärtsvikt med nedsatt ejektionsfraktion (HFrEF)
Vid systolisk hjärtsvikt finns basbehandling med fyra preparatgrupper som har effekt på mortalitet och försämrad hjärtsvikt. Eftersträva hellre flera/alla läkemedel än att nå hög dos av några få. Se detaljer i bakgrundsmaterial nedan.

Hjärtsvikt med bevarad ejektionsfraktion (HFpEF)
Kallas också diastolisk hjärtsvikt, då problemet i första hand är höga fyllnadstryck i hjärtat. I första hand behandling av grundsjukdomar såsom hypertoni, förmaksflimmer, diabetes, KOL och övervikt. Diuretikabehandling som symtomlindring vid tecken på vätskeretention.
Överväg SGLT2-hämmare, som för denna form av hjärtsvikt endast visat effekt på sjukhusinläggningar och livskvalitet, inte på mortalitet.
Hjärtsvikt med lätt nedsatt ejektionsfraktion (HFmrEF)
Anses likna HFrEF mest och inkluderar även patienter med tidigare HFrEF som förbättrats. Kan sannolikt gynnas av en behandling likt de med HFrEF.
ACE-hämmare eller ARB
| enalapril | Enalapril | |
| kandesartan | Candesartan | Vid ACE-hämmarintolerans. |
Betablockerare
Vid betablockad, eftersträva hjärtfrekvens <75 min.
| bisoprolol | Bisoprolol | |
| metoprolol | Metoprolol | Bättre dokumentation vid ischemisk hjärtsjukdom. |
Aldosteronantagonist
| spironolakton | Spironolakton | Eplerenon kan ersätta spironolakton vid besvärande gynekomasti. Har samma kaliumhöjande effekt. |
SGLT2-hämmare
| dapagliflozin | Forxiga | Båda kontraindicerade vid typ1-diabetes. |
| empagliflozin | Jardiance |
Vid vätskeretention
| furosemid | Furosemid | Använd lägsta effektiva dos, gärna vid behov. Cave dehydrering. |
Vid refraktära påtagliga perifera ödem (oftast vid samtidig hjärt- och njursvikt) kan tablett Metolazon provas. Se bakgrundsmaterial nedan.
Hjärtsvikt klassificeras utifrån västerkammarfunktionen i tre grupper:
- Hjärtsvikt med reducerad ejektionsfraktion (EF under 40%), HFrEF
(r=reduced) - Hjärtsvikt med bevarad ejektionsfraktion (EF över 50 %), HFpEF
(p=preserved) - Hjärtsvikt med lätt nedsatt ejektionsfraktion (EF 40-50 %) HFmrEF
(mr=mildly reduced)
Klassificering enligt detta är viktigt då behandlingen skiljer sig åt mellan
grupperna. Oftast görs detta med ultraljudsundersökning av hjärtat efter misstanke om hjärtsvikt baserat på bland annat anamnes, status och BNP.
Symtomen är liknande för de olika grupperna och samtliga kan/ska
behandlas med diuretika vid tecken på övervätskning. Hälsosamma
levnadsvanor inklusive motion, gärna med träning via fysioterapeut
rekommenderas för samtliga patienter.
Basbehandling av kronisk hjärtsvikt med nedsatt ejektionsfraktion (HFrEF)
Hjärtsvikt med nedsatt EF har idag fyra preparatgrupper som visat effekt på mortalitet och försämring i hjärtsvikt:

| ACEh/ARB, ex: |
Enalapril Candesartan |
Måldos 10 mg x 2 Måldos 32 mg x |
| Betablockad, ex: |
Bisoprolol Metoprolol |
Måldos 10 mg x1 Måldos 200 mg x 1 |
| Mineralkortikoid-receptorhämmare |
Spironolakton Eplerenon |
Måldos 50 mg x 1 Måldos 50 mg / dygn |
| SGLT2-hämmare |
Forxiga Jardiance |
10 mg x 1 10 mg x 1 |
Vi rekommenderar att man eftersträvar behandling med samtliga dessa
läkemedelsgrupper och sannolikt är det viktigare med låg dos av alla än hög dos av några få. Vid uppstart är det ofta bra att börja med två preparat och komplettera med de övriga efter ett par veckor. Måldoser ska eftersträvas, ofta når man dessa med försiktig upptitrering över tid. Försiktiga doser vid insättning rekommenderas framför allt avseende betablockerare och ACE/ARB om svårt nedsatt systolisk vänsterkammarfunktion. Om patienten är påtagligt övervätskad vid diagnos bör urvätskning med diuretika föregå övrig insättning av läkemedel. För patienter som provat men inte kan använda ACE-hämmare (framför allt vid hosta) rekommenderas ARB. För ACE-hämmare och ARB gäller att stegring av P-kreatinin upp till 30% efter insättning kan accepteras. Även vid förhöjda P-kreatininvärden kan ACE-hämmare el ARB vara av värde. Observans på P-kalium!
SGLT2-hämmare har bevisad effekt oavsett om patienten har diabetes eller inte. Dapagliflozin är första hand därför att det sannolikt kommer konkurrensutsättas först. Ska pausas vid risksituationer för uttorkning och ger en lätt ökad risk för urogenitala infektioner. OBS! Ska ej användas vid typ-1 diabetes!
Kommentar angående SGLT2hämmares värde vid hjärtsvikt 2024:
Studierna EMPEROR (empagliflozin) och DAPA-HF (dapagliflozin) ligger till grund för att effekten anses likvärdig hos diabetiker och icke-diabetiker. Dock har i studierna en absolut majoritet (>80%) av patienterna haft antingen diabetes eller prediabetes. Hur dessa resultat ska värderas hos en patient med helt normala glukosvärden är därför osäkert. I subgruppsanalyser av studierna ser man för dapagliflozin ingen skillnad i effekt mellan de tre grupperna diabetes, prediabetes och normoglykemi, men för empagliflozin är det skillnad mellan grupperna som kan tala emot att patienter med normoglykemi har de effekter på hjärtsvikt som studierna söker redovisa. I detta sammanhang, och då det också visats effekt på mortalitet för dapagliflozin men inte för empagliflozin, anser vi att det finns generellt starkare stöd för dapagliflozin till hjärtsviktspatienter än vad som avspeglas i dagens förskrivning. För mer detaljer i detta se rapporter om SGLT2-hämmare respektive empagliflozin från CAMTÖ Region Örebro län.
Eplerenon är ett alternativ till spironolakton i de fall när besvärande gynekomasti uppkommer. Eplerenon är dock betydligt dyrare än spironolakton, även som generika. Både spironolakton och eplerenon är P-kaliumhöjande. Normal startdos är 25 mg dagligen, men vid eGFR<40 ml/min eller kalium >4,7 mmol/l rekommenderas startdos 25 mg varannan dag, avstå behandling om eGFR <30 ml/min eller kalium ≥5,0 mmol/L. Kontroll P-kalium 10 - 14 dagar efter insättning rekommenderas. Följande tabell används av sjuksköterskor på Länssjukhuset vid titrering.
| P-kalium mmol/l | Åtgärd | Dos |
| 5,0 | Öka | 25 mg varannan dag till 25 mg en gång dagligen. |
| 5,0-5,4 | Behåll | Ingen dosjustering. |
| 5,5-5,9 | Minska |
50 mg en gång dagligen till 25 |
| ≥ 6,0 | Sätt ut läkemedlet, uppehåll. |
Järnbrist är vanligt hos hjärtsviktspatienter. Intravenös järnbehandling
förbättrar livskvaliteten samt kan minska behovet av sjukhusvård vid HFrEF. Vid symtomgivande hjärtsvikt ska järnbehandling övervägas vid S-ferritin <100 mikrog/l eller vid S-ferritin 100–299 mikrog/l och P-transferrinmättnad <0,2 (20 procent). Observera att järnbrist i det här
sammanhanget definieras helt annorlunda än vid anemi. När, och hur ofta järnbrist undersöks finns inga klara riktlinjer för.
Diuretika ges vid tecken på övervätskning och behövs ofta initialt dagligen för att sedan ha vid behov. Furosemid p.o är förstahandsval. Observera att höga doser kan krävas vid samtidig njursvikt. Vid refraktära påtagliga perifera ödem och samtidig njursvikt kan man, som tillägg till stående dos p o furosemid, prova tillägg av tablett Metolazon 5mg. Dosera inledningsvis ½ tabl varannan till var tredje dag, därefter ½ tablett 1-2ggr/vecka om underhåll är nödvändigt, eller vb. (diskutera gärna med kardiolog). Monitoreras på samma sätt som behandling med i.v. furosemid, dvs elektrolytkontroll, utvärdering av effekt och kritiskt ställningstagande till behandlingstid. Metolazon finns endast i 100-pack á 1995 SEK. Alternativ till förskrivning till enskild patient kan vara att hälsocentral eller kommunala förråd har förpackning att ta enstaka tabletter ur. Alternativt vid refraktära ödem ges furosemid 40–80 mg i v under några dagar. Monitorering, se ovan. Priset på Metolazon bör ställas i relation till kostnad för hembesök för inj Furix.
Vid fortsatt symtomatisk hjärtsvikt och EF under 40% finns ytterligare möjligheter med bland annat Entresto och sviktpacemaker (CRT). Remiss till kardiolog rekommenderas i dessa fall.
Hjärtsvikt med bevarad systolisk ejektionsfraktion (HFpEF)
Vid hjärtsvikt med bevarad, EF, även kallad diastolisk hjärtsvikt, föreligger inte en nedsättning i pumpförmågan utan i stället en störd fyllnad vilket ger höga fyllnadstryck i hjärtat. Behandling av bakomliggande sjukdomar är viktigt, såsom hypertoni, förmaksflimmer, diabetes. Rekommenderade läkemedel enligt listan används och då lämpligen med preferens för preparat som har bevisad kardiovaskulär effekt, exempelvis att behandla hypertoni med RAAS-blockad, bromsa förmaksflimmer med betablockad med sviktindikation etcetera. Diuretika ges vid vätskeretention, se avsnitt ovan. Studierna EMPEROR-preserved (empagliflozin) och DELIVER (dapagliflozin) visade båda måttlig effekt på antalet försämringsepisoder i hjärtsvikt, i storleksordning minskar dessa med 2 per år per 100 behandlade patienter. Båda preparaten subventioneras nu också vid HFpEF, men observera att nyttan av behandlingen inte är lika stor som vid HFrEF.
Hjärtsvikt med lätt nedsatt systolisk ejektionsfraktion (HFmrEF)
Denna grupp uppvisar likhet med båda de andra kategorierna men brukar anses likna HFrEF mest och inkluderar även patienter med tidigare HFrEF som förbättrats. Denna grupp är mindre studerad än HFrEF men kan sannolikt gynnas av en behandling likt de med HFrEF.
Förmaksflimmer
Tromboemboliprofylax
1:a hand:
| apixaban | Eliquis | DOAK. Välbeprövat. Dosreduceras för njursvikt, hög ålder, låg kroppsvikt, se bakgrundsmaterial. |
| rivaroxaban | Rivaroxaban | DOAK. Alternativ som endosbehandling. Högre blödningsrisk. Dosreduceras vid måttlig njursvikt. Försiktighet till sköra äldre. |
| warfarin | Waran |
Enda alternativet vid mekanisk hjärtklaffprotes. |
Frekvensreglering
| metoprolol | Metoprolol |
| bisoprolol | Bisoprolol |
Vid för hög kammarfrekvens, kontakta kardiolog. Specifik antiarytmisk behandling sköts av kardiolog.
DOAK (Direktverkande Orala Antikoagulantia, kallas ofta NOAK) är
förstahandsmedel vid förmaksflimmer. ASA undvikes pga otillräcklig effekt.
Ej DOAK vid mekanisk hjärtklaffprotes.
Nytta-risk med behandling skattas med hjälp av CHA2DS2-VA-poäng
och blödningsrisk kan skattas med HAS-BLED-skalan.
Vid nyinsättning av DOAK: Sätt ut ASA med indikation sekundärprevention om patienten inte haft ischemisk händelse eller PCI i närtid (12 mån).
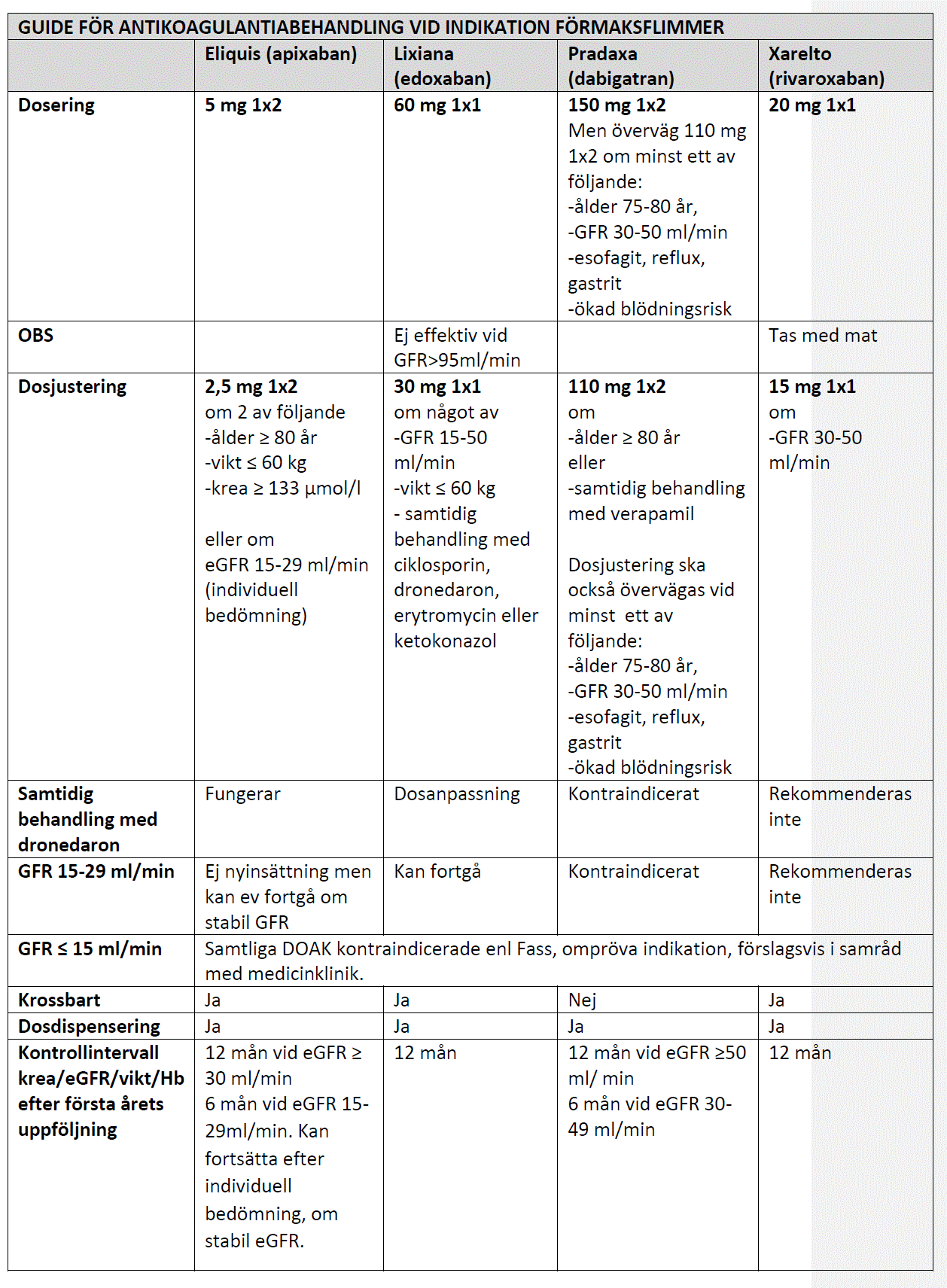
Apixaban (Eliquis) är rekommenderat förstahandspreparat som
tromboemboliprofylax vid förmaksflimmer. Apixaban är det NOAK-preparat som är minst beroende av njurfunktion för elimination och har
därigenom bredast användningsområde av tillgängliga NOAK. Behandling med apixaban har även associerats med lägre risk för blödning, främst gastrointestinala blödningar, jämfört med dabigatran och rivaroxaban. Det finns också inom regionens primär- och specialistvård stor erfarenhet av och förtrogenhet med apixabanbehandling. Rivaroxaban (Xarelto) har fördel av 1-dos administrering, men det finns både farmakologiskt och erfarenhetsmässigt tecken på att det har högre blödningsrisk än apixaban. Om patienter särskilt önskar 1-dos preparat är det dock ett gott alternativ. Edoxaban (Lixiana) är ett annat intressant alternativ med 1-dosadministrering, det har också en fördel i att det finns specificerad dosering vid samtidig behandling med dronedaron (Multaq). Edoxaban kan också vara enklare att hantera vid måttligt-allvarligt nedsatt njurfunktion, då dosen 30 mg x1 gäller i hela området rCl 15-50.
Fortsatt rekommendation av Waran blå tablett (ej vit generika), trots högre pris, av patientsäkerhetsskäl.
För frekvensreglering av förmaksflimmer rekommenderas betablockerare. Kalciumantagonist kan övervägas (verapamil el diltiazem), men är kontraindicerade vid hjärtsvikt. Vid behov av recidivprofylax i form av antiarytmika eller ablation hänvisas till specialistklinik.
Digoxin har en rad interaktioner samt smalt terapeutiskt fönster med
potentiellt mycket farliga biverkningar vid intoxikation. Digoxin ackumuleras vid avtagande njurfunktion som t ex hos äldre. Indikation och fortsatt behov vid digoxinbehandling bör kritiskt värderas individuellt. Kontroller S-digoxin bör ske enligt individuellt behov. Patienter som behandlas med digoxin bör skötas av vårdgivare med god erfarenhet och etablerade rutiner, och monitoreras på lämpligt sätt, analogt med andra antiarytmika.
Guide för DOAK-behandling – kontroller och dosering
Inför insättning av DOAK bör Hb, trombocyter, PK-INR och krea alltid kontrolleras, APTT och ALAT kan övervägas. Efter insättning rekommenderas en första kontroll av krea och Hb efter 3 månader. Därefter följs patientens kreatinin och vikt var 12:e månad eller enligt rekommendation i nedanstående tabell. Vid nedsatt njurfunktion, hög ålder (>80 år) eller vid annan orsak till ökad blödningsrisk, bör Hb och krea kontrolleras med tätare intervall.
Behovet av uppehåll inför planerad kirurgi avgörs efter bedömning av
trombosrisk och blödningsrisk för den specifika patienten och det specifika ingreppet. Den opererande enheten ansvarar för dessa bedömningar.
För tandvård gäller:
Vid vanlig extraktion (exempelvis extraktion av enstaka tand, extraktion av flera mindre rotrester, operativ extraktion av mindre omfattning) ska patienten stå kvar på sin behandling med DOAK.
Vid större dentoalveolär kirurgi (exempelvis visdomstandsoperation,
multipla extraktioner eller implantatoperation) rekommenderas kontakt med Specialisttandvården Käkkirurgi för bedömning av ingreppets omfattning och bedömning av eventuell utsättning av DOAK. I vissa fall kan även kontakt med behandlande läkare behöva tas.
Benartärsjukdom
Symtomgivande ateroskleros i nedre extremitet, ABI (ankelbrakialindex) < 0,9 eller >1,4.
| klopidogrel | Clopidogrel eller |
| acetylsalicylsyra | Acetylsalicylsyra |
Kombination av ovanstående eller med antikoagulantia kan få förekomma om specialistklinik fastslagit indikation och behandlingstid. Serumlipider och blodtryck behandlas med målnivåer som för patient med mycket hög risk.
Dessa patienter har etablerad ateroskleros och tillhör därmed mycket- högrisk-grupp. Allmän sekundärprofylaktisk kärlprotektion är angeläget –
lipider, blodtryck, livsstil mm. Ibland förekommer från specialistklinik kombination anti-trc-läkemedel + (lågdos) antikoagulantia. Behandlingstid
och uppföljning ska då vara fastslagen.
Anemi
| järnsulfat | Duroferon Rf EF | Varannan dag om GI-biverkan |
| parenteralt järn | Monofer, Ferinject | Rekvisition |
| cyanokobalamin | Betolvidon Rf | |
| folsyra | Folsyra | För underhållsbehandling 1 mg. |
Rf=finns receptfritt, EF=ej förmån
Antikoagulantia för behandling av venös tromboembolism
DOAK-dosering skiljer sig åt beroende på indikation. Se FASS samt ordinationsmallar. Överväg dosreduktion vid eventuell fortsatt sekundärprofylax efter initial fulldosbehandling.
| apixaban | Eliquis | DOAK. 1:a hand. |
| rivaroxaban |
Rivaroxaban |
DOAK. Alternativ som endosbehandling. Högre blödningsrisk. |
| tinzaparin | Innohep |
|
| warfarin | Waran |
|
Trombocythämmare
se avsnitt Neurologi, rubrik sekundärprofylax efter stroke/TIA
Hemostatika
| tranexamsyra | Tranexamsyra |
Tromboflebit
Det finns få studier av god kvalitet och relevans som ger vägledning. Rekommendationen bygger på de studier som finns och med hänsyn till praxis. Se bakgrundsmaterial.
Vid mindre tromboflebit
Behandla flera gånger dagligen tills att symtomen går i regress.
| glukosaminoglykan- polysulfat |
Hirudoid kräm EF |
| ketoprofen | Ketoprofen gel EF |
Vid tromboflebit ovanför knät eller större än 5 cm
Om mindre än 3 cm från djupa systemet, behandla som DVT.
| fondaparinux | Arixtra | Bäst dokumenterat. Dosreduceras vid njursvikt. |
| rivaroxaban | Xarelto | Lägst pris och peroralt. |
| tinzaparin | Innohep | Särskilt vid graviditet, aktiv cancer, nedsatt leverfunktion, låg vikt. |
Rf=Finns receptfritt, EF=Ej förmån
Under 2024 gjorde Amanda Ekman Fischer som ST-projekt en grundlig genomgång av evidensen vid behandling av tromboflebiter och upprättade ett PM för Emmaboda HC. Detta tillsammans med Daniel Arnemo Duchens vetenskapliga arbete, som jämförde fondaparinux och LMWH för samma indikation ligger till grund för de rekommendationer vi gör. Amandas arbete utgör bakgrundsmaterialet, med några mindre modifieringar av terapigruppen. Här förekommer vägledning kring när antikoagulantia ska användas, baserat på storlek, läge och riskfaktorer, som används i PM på Emmaboda HC. Dessa faktorer har terapigruppen inte tagit ställning till, men det kan ses som vägledande.
Bakgrund
Tromboflebit innebär inflammation i den venösa kärlväggen i kombination med att en tromb bildats i ytliga vener och är ofta lokaliserat till nedre extremiteterna och i varikösa kärl. Symptomen för tromboflebit kan relateras till inflammation i den venösa kärlväggen och kan inkludera ömhet/ smärta, svullnad, värmeökning, erytem och förhårdnad av det drabbade vensegmentet.
Tromboflebit är relativt vanligt. Den årliga incidensen varierar mellan studier men har rapporterats till mellan 1–6 per 1000 per år. Detta har tidigare uppfattats som ett godartat och självläkande tillstånd men på senare tid har det uppmärksammats att det är vanligare än man tidigare trott med tromboemboliska komplikationer vid tromboflebit. Prevalens och incidens för tromboemboliska komplikationer vid tromboflebit varierar kraftigt mellan studier men i en stor översiktsartikel från 2016 rapporterades en prevalens för samtida djup ventrombos på 18,1% och lungemboli på 6,9% vid diagnostillfället för tromboflebit. Majoriteten av studierna är dock ej utförda i en riktad primärvårdspopulation och de studier som finns i primärvården visar på lägre siffror. Trots detta är risken inte försumbar varför utbredd tromboflebit och de som har riskfaktorer för tromboembolism generöst bör utredas med ultraljud för att inte missa samtida djup ventrombos. Vid klinisk misstanke om djup ventrombos eller vid närhet till djupa systemet (mindre än 3 cm från safenofemorala eller safenopoplietala övergången) bör detta utredas som djup ventrombos.
Det finns inga validerade riskstratifieringsinstrument för tromboflebit, liknande Wells’ score för djup ventrombos.
Diagnostik
Klinisk diagnos bygger på klassiska symptom så som rodnad, ömhet/ smärta, svullnad, värmeökning och förhårdnad av det drabbade vensegmentet
Utbredd tromboflebit (större än 5 cm), tromboflebit lokaliserade vid eller ovan knät och de som har riskfaktorer för tromboembolisk sjukdom bör generöst utredas med ultraljud för att inte missa samtida djup ventrombos (se flödesschema nedan).
Behandling
Behandlingen av tromboflebit syftar till symptomlindring och att minska risken för progress i trombens utbredning, progress till djup ventrombos/lungemboli samt recidiv av tromboflebit.
Lokalbehandling
Tromboflebit mindre än 5 cm, framför allt i nedre extremiteter och i varikösa kärl, kan behandlas med symptomlindrande lokalbehandling med Hirudoidsalva eller NSAID-gel flera gånger dagligen till dess att symptomen gått i regress. Även patienter som är aktuella för antikoagulantia kan erbjudas symptomlindrande behandling som komplement. Det finns begränsad evidens för kompressionsstrumpor men kan provas i symptomlindrande syfte.
Antikoagulantia
Vad som är optimal behandling för alla SVT är bristfälligt studerat, men de med störst risk för tromboemboliska komplikationer bör ordineras antikoagulantia. Exempel på detta är tromboflebit större än 5 cm, tromboflebit lokaliserad vid eller ovan knät eller om patienten har riskfaktorer som till exempel avsaknad av varicer, tidigare djup ventrombos/lungemboli, aktiv cancer med mera.
- Fondaparinux (Arixtra) 2,5 mg x1 subkutant i 45 dagar
Det som har bäst evidens för, framför allt vid större tromboflebit baserat på en stor randomiserad, dubbelblindad studie publicerad 2010 som påvisade en signifikant riskreduktion för tromboemboliska komplikationer. Observera att vissa riskpatienter tex gravida, aktiv cancer, nedsatt leverfunktion, låg vikt i stället bör erbjudas LWMH. Försiktighet till äldre, vid GFR 20–50 ml/min dosreduktion och kontraindicerat vid GFR <20 ml/min. - Rivaroxaban (Xarelto) peroralt 10 mg x1 i 45 dagar
Peroral behandling kan upplevas enklare och har också lägst pris. 2015 publicerades en randomiserad non-inferiority studie med högriskpatienter där man fann att Rivaroxaban 10 mg en gång dagligen i 45 dagar inte var sämre än Fondaparinux. - LMWH subkutant i fulldos (tex Innohep 175 E/kg x1) i 30 dagar
Är den behandling som varit mest förekommande och där det tidigare fanns bäst evidens för. LMWH bör väljas vid vissa riskpatienter tex gravida, aktiv cancer, nedsatt leverfunktion, låg vikt. Observera att Innohep ej rekommenderas vid nedsatt njurfunktion med GFR <30 ml/min enligt FASS. I många andra regioners rekommendationer och Fass föreslås en successiv nedtrappning av dosen, och varierande behandlingsintervall. Vi föreslår behandlingsdos hela tiden, men att man avbryter efter 30 dagar eftersom detta är ett mer potent antikoagulantia än ovanstående alternativ.
Uppföljning
Patienten bör bedömas ånyo vid försämring eller utebliven förbättring. Kompletterande utredning med ultraljud, förlängd behandling och/eller byte till antikoagulantia kan då behöva övervägas utifrån kliniken. Efter att tromboflebit läkt ut kvarstår ofta en förhårdnad bindvävssträng som successivt går i regress under loppet av månader och som ej kräver behandling. Patienter med tromboflebit har en framtida ökad risk för återinsjuknande i både ny tromboflebit och djup ventrombos/lungemboli
Flödesschema - förslag på handläggning vid tromboflebit i nedre extremitet.
NY BILD INFOGAS HÄR
Referenser
1. Di Nisio M, Wichers IM, Middeldorp S. Treatment for superficial thrombophlebitis of the leg. Cochrane Database Syst Rev. 2018;2(2):Cd004982.
2. Di Minno MN, Ambrosino P, Ambrosini F, Tremoli E, Di Minno G, Dentali F. Prevalence of deep vein thrombosis and pulmonary embolism in patients with superficial vein thrombosis: a systematic review and meta-analysis. J Thromb Haemost. 2016;14(5):964-72.
3. Decousus H, Prandoni P, Mismetti P, Bauersachs RM, Boda Z, Brenner B, et al. Fondaparinux for the treatment of superficial-vein thrombosis in the legs. N Engl J Med. 2010;363(13):1222-32.
4. Beyer-Westendorf J, Schellong SM, Gerlach H, Rabe E, Weitz JI, Jersemann K, et al. Prevention of thromboembolic complications in patients with superficial-vein thrombosis given rivaroxaban or fondaparinux: the open-label, randomised, non-inferiority SURPRISE phase 3b trial. Lancet Haematol. 2017;4(3):e105-e13.
5. Lobastov K, Dubar E, Schastlivtsev I, Bargandzhiya A. A systematic review and meta-analysis for the association between duration of anticoagulation therapy and the risk of venous thromboembolism in patients with lower limb superficial venous thrombosis. J Vasc Surg Venous Lymphat Disord. 2024;12(2):101726.
6. Stevens SM, Woller SC, Kreuziger LB, Bounameaux H, Doerschug K, Geersing GJ, et al. Antithrombotic Therapy for VTE Disease: Second Update of the CHEST Guideline and Expert Panel Report. Chest. 2021;160(6):e545-e608.
Bakgrundsmaterial
Behandling med hjärta/kärl-läkemedel hos barn skall ske i samråd med
barnläkare.
Av de rekommenderade läkemedlen inom terapigrupp hjärta-kärl är merparten klassade som miljörisk ”Försumbar” eller ”Låg”. Inget rekommenderat läkemedel har högre riskklassning.
Miljöfarlighet anges med faropoäng, där max är 9. Högst poäng i miljöfarlighet (6 av 9) av de rekommenderade läkemedlen har glycerlytrinitrat, eplerenon, karvedilol,doxazosin och amlodipin. Av dessa är glyceryltrinitrat och amlodipin förstahandspreparat. Amlodipin har mindre miljöpåverkan än alternativet felodipin.
Bakgrundsmaterial hjärta kärl inklusive länkar till referenser och vårdprogram